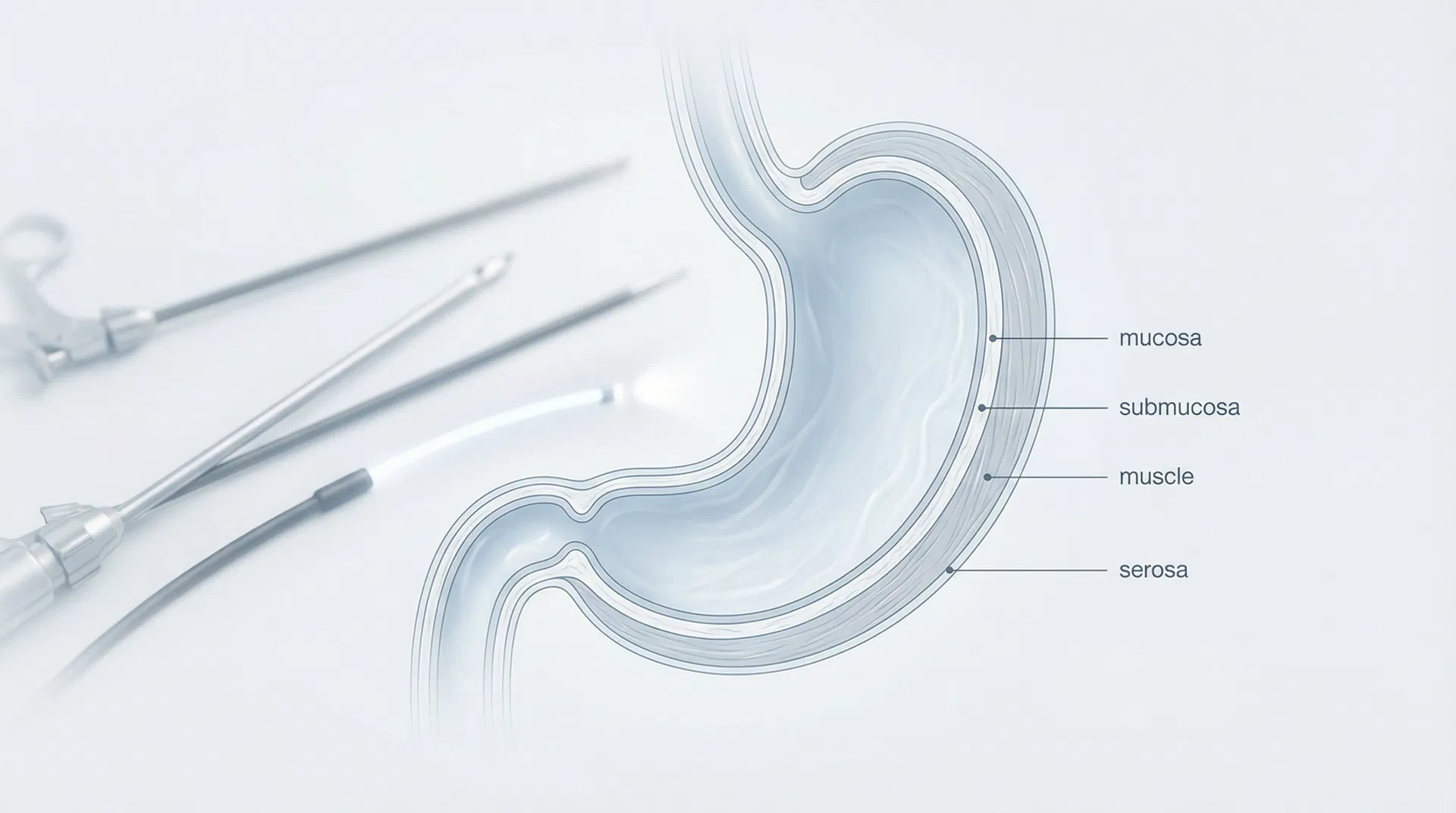
胃癌概述
胃癌是起源於胃黏膜的惡性腫瘤。它仍是全球最常見的癌症之一,也是香港和整個東亞地區癌症死亡的重要原因。大多數病例在晚期才被診斷,這凸顯了在高危人群中提高認識、早期發現和內窺鏡監測的重要性。
病因和危險因素
胃癌的發展是多因素的:
| 危險因素 | 詳情 |
|---|---|
| 幽門螺旋桿菌感染 | 最重要的可改變危險因素;被世界衛生組織列為第一類致癌物 |
| 飲食 | 高鹽醃製、煙熏或醃漬食品攝入;水果和蔬菜攝入不足 |
| 吸煙 | 使胃癌風險大約翻倍 |
| 家族史 | 胃癌患者的一級親屬風險增加2至3倍 |
| 遺傳綜合症 | 遺傳性瀰漫性胃癌(CDH1基因突變)、林奇綜合症、家族性腺瘤性息肉病 |
| 癌前病變 | 慢性萎縮性胃炎、腸上皮化生、胃異型增生、既往胃手術史 |
| A型血 | 與風險輕度增加相關 |
| 男性 | 男性患胃癌的可能性約為女性的兩倍 |
胃癌的類型
按組織學類型
- 腺癌:佔胃癌的95%以上。按Lauren分類進一步分為:
- 腸型:多見於老年患者;與幽門螺旋桿菌和環境因素相關;傾向於形成腺體結構
- 瀰漫型:侵襲性更強;見於年輕患者;與遺傳綜合症相關;以低黏附性細胞(印戒細胞)為特徵
- 混合型
按位置
- 賁門(近端):食管和胃的交界處;與胃食管反流病和肥胖相關
- 非賁門(遠端):胃體和胃竇;與幽門螺旋桿菌關係更密切
早期與進展期胃癌
- 早期胃癌(EGC):無論淋巴結狀態如何,局限於黏膜或黏膜下層。根治性切除後預後極佳,5年生存率超過90%。
- 進展期胃癌:侵犯固有肌層或更深層。
診斷
內窺鏡(胃鏡)
上消化道內窺鏡加活檢是診斷的基石。它可以直接觀察胃黏膜,識別可疑病變,並取組織樣本進行組織學確認。
電腦斷層掃描(CT)
胸腹盆腔CT掃描對分期至關重要——評估局部侵犯程度、淋巴結受累和遠處轉移。
內窺鏡超聲(EUS)
EUS提供腫瘤侵犯深度(T分期)和區域淋巴結狀態的詳細評估,對制定治療計劃至關重要。
PET-CT掃描
正電子發射斷層掃描可用於檢測CT影像上可能看不到的隱匿性遠處轉移,並評估治療反應。
診斷性腹腔鏡
在計劃根治性手術前進行分期腹腔鏡,以排除CT影像上可能看不到的腹膜轉移。
治療
手術:根治性治療的基石
手術切除仍是胃癌唯一可能根治的治療方法。
- 胃次全切除術:切除胃的遠端部分,用於近端切緣足夠的遠端胃癌
- 全胃切除術:切除整個胃,用於近端腫瘤或瀰漫型癌
- D2淋巴結清掃術:擴大淋巴結清掃是東亞的標準治療,與改善生存率相關
腹腔鏡胃切除術
腹腔鏡(微創)胃切除術已成為有經驗中心早期胃癌的標準治療,並越來越多地用於進展期病例。優點包括:
- 出血量和術後疼痛顯著減少
- 住院時間更短(通常4至6天,而開放手術為7至10天)
- 更快恢復正常飲食和活動
- 在適當選擇的患者中,腫瘤學結果與開放手術相當
機器人輔助胃切除術也在部分中心提供,在複雜解剖中提供更高的精確度。
圍手術期化療
對於可切除的進展期胃癌,圍手術期化療(手術前後給予)已被證明比單純手術改善生存率。FLOT方案(氟尿嘧啶、亞葉酸鈣、奧沙利鉑、多西他賽)是常用方案。
內窺鏡切除
對於符合嚴格標準的極早期胃癌(局限於黏膜、分化良好、體積小、無潰瘍),可進行內窺鏡黏膜下剝離術(ESD)或內窺鏡黏膜切除術(EMR),作為無需開放手術的微創根治性選擇。
姑息治療
對於不可切除或轉移性疾病,系統性化療、靶向治療(如曲妥珠單抗用於HER2陽性腫瘤)和免疫治療(如帕博利珠單抗)用於延長生存期和改善生活質量。
預後
預後與診斷時的分期密切相關。5年生存率從早期胃癌的90%以上到轉移性疾病的不足5%不等。這凸顯了在高危人群中通過內窺鏡篩查早期發現的至關重要性。
免責聲明:本文章僅供一般教育目的,不構成醫療建議。請諮詢李醫生或合資格醫療專業人員,以獲取針對您具體情況的個人化建議。